TIRO AL ARCO: Aspergillus spp.
Es el hongo más común encontrado en el esputo de pacientes con FQ (10 a 25% en adolescentes y adultos). La colonización es un hallazgo en el 32,5%. La colonización es un hallazgo en el 32,5%., la implicancia clínica es controversial: Si se presenta deterioro de la función pulmonar y/o exacerbaciones frecuentes no atribuibles a otros gérmenes descartar bronquitis por Aspergillus spp. La enfermedad invasiva y el aspergiloma son muy infrecuentes.
- Aspergilosis broncopulmonar alérgica: (ABPA) Sensibilización por Aspergillus es el primer paso en la patogénesis de ABPA, (40 %) y es la complicación más frecuente (2-15%). Cuando sospechar: Deterioro clínico agudo o subagudo que no responde a tratamiento antibiótico y no es atribuible a otra etiología.
Tratamiento: Corticoides orales y terapia antifúngica más manejo ambiental (humedad, tierra, desechos orgánicos demoliciones).
Corticoides: Constituye el tratamiento principal.
1. Prednisona oral: 2 mg/kg/día (máximo 40 mg diarios) por 2 semanas, luego 1 mg/kg/día (máximo 20 mg) por 2 semanas y luego 1 mg/kg (máximo 10 mg) en días alternos por 10 semanas.
Evaluación de respuesta clínica: Mejoría de los síntomas, volver a la función pulmonar previa al tratamiento tener en cuenta que los niveles de IGE demoran varios meses en descender, puede haber recaída al 2º o 3º año necesitando dosis altas por períodos más largos de tiempo.
2. Pulsos de metilprednisolona: Es una alternativa cuando el corticoide oral no es bien tolerado bajo circunstancias especiales (ej.: Paciente diabético) debiéndose esperar más trabajos que respalden su uso de rutina en los pacientes con F.Q.
Indicación: Bolos (15 a 20 mg/kg/día) administrados en 6 horas, por 3 días seguidos (dosis máxima 1 g) cada mes, hasta la mejoría clínica y disminución de IGE habitualmente 3 meses. Los efectos adversos con este tratamiento incluyen hipertensión arterial, debilidad, mialgias, hiperglicemia transitoria, cefalea y a veces arritmias.
Tratamiento antifúngico: De rutina en pacientes con ABPA.
1. Itraconazol: Tiempo: 6 semanas, dependiendo de la evolución se puede prolongar hasta 6 meses Importante: Vigilar función renal y hepática regularmente. Suspender ranitidina – omeprazol y dar con cítricos (jugo de naranja), con el estómago vacío.

2. Voriconazol: Es la nueva alternativa con mejor absorción y no se afecta con el pH, pero presenta mucha variación de los niveles plasmáticos entre pacientes. Se debe medir niveles plasmáticos valle a los 7 -10 días de tratamiento (pre-dosis). Los niveles plasmáticos óptimos 1,3 – 5,7 mg/L.
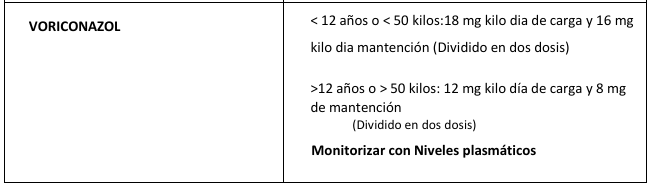
Efectos colaterales: Alteración de pruebas hepáticas, hipoacusia, foto sensibilidad. Hay que recordar que la resistencia a los azólidos ha ido aumentando (5-8%)
Otras alternativas en casos excepcionales: Anfotericina nebulizada (no liposomal): Se ha usado para casos refractarios a tratamiento. Puede producir broncoespasmo y tos por lo que se debe administrar un broncodilatador previamente. Si no hay respuesta considerar Anfotericina liposomal.

Omalizumab: Se ha usado para disminuir la dosis de corticoides en pacientes difíciles de manejar, metaanálisis Cochrane no muestra mejoría significativa para recomendar su uso de rutina. Corticoides inhalados no han demostrado eficacia terapéutica
Bronquitis por Aspergillus spp.
Tratamiento antifúngico Itraconazol o Voriconazol (Las dosis administradas son las mismas que en el ABPA), de 2 a 6 semanas o hasta observar mejoría de tos, calidad de esputo y función pulmonar. Se recomienda realizar antifungigrama (test de sensibilidad) en pacientes refractarios a tratamiento.